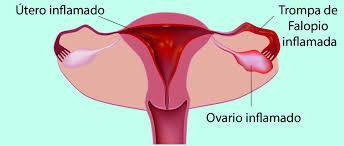
La enfermedad inflamatoria pélvica(EIP) es un proceso inflamatorio localizados en la parte alta del aparato genital femenino como las trompas, los ovarios y el útero. Además, estos procesos inflamatorios pueden afectar también a otras zonas como los ligamentos.
Este tipo de enfermedad suele ocurrir en mujeres con edades comprendidas entre los 15 y los 39 años y puede ser peligrosa si no se controla a tiempo. Por consiguiente, una EIP no tratada adecuadamente puede causar daños en los órganos reproductores femeninos y generar diversos problemas.
Causas
La enfermedad inflamatoria pélvica ocurre cuando bacterias de la vagina y el cuello uterino se trasladan hacia arriba donde se encuentra el útero, los ovarios o las trompas de Falopio. Las bacterias pueden producir un absceso en una trompa de Falopio o el ovario. Si no se trata esta enfermedad oportunamente, pueden ocurrir problemas a largo plazo. Las dos enfermedades de transmisión sexual que son la causa principal de la enfermedad inflamatoria pélvica son la gonorrea y la clamidia. La gonorrea y la clamidia pueden producir síntomas inespecíficos o incluso no causar síntomas en la mujer. Una vez que una mujer se infecta con gonorrea o clamidia, si no recibe tratamiento, puede llevar entre sólo unos días a varias semanas antes de que presente una enfermedad inflamatoria pélvica.
La enfermedad inflamatoria pélvica también se puede producir debido a infecciones que no se transmiten sexualmente, como en el caso de vaginosis bacteriana.
Los cambios en la flora vaginal, es decir, alteraciones de la flora vaginal a causa de patógenos aerobios o anaerobios, y también por el abuso de las duchas vaginales que dañan la flora pueden provocar una EIP
Otra causa puede ser la inserción de dispositivos intrauterinos (DIU), ya que favorecen la presencia de Actinomyces. Cuanto más tiempo se use el DIU, mayor riesgo de infección por esta bacteria.
Efectos a Largo Plazo
– Infertilidad. Una de cada diez mujeres con enfermedad inflamatoria pélvica queda estéril. La enfermedad inflamatoria pélvica puede producir cicatrices en las trompas de Falopio. Estas cicatrices pueden bloquear las trompas e impedir la fertilización de un óvulo.
– Embarazo ectópico. El tejido cicatrizante de la enfermedad inflamatoria pélvica puede impedir que un óvulo fertilizado se desplace al útero. En lugar de ello, el óvulo se comienza a desarrollar en la trompa de Falopio. Si ocurre una ruptura (rotura) en la trompa, puede ocurrir una hemorragia potencialmente mortal en el abdomen y la pelvis. Si el embarazo ectópico no se diagnostica en sus primeras etapas, puede ser necesario intervenir mediante una cirugía de emergencia.
– Dolor pélvico crónico. La enfermedad inflamatoria pélvica puede causar dolor crónico en la pelvis.
Factores de Riesgo
La enfermedad inflamatoria pélvica puede ocurrir a cualquier edad en las mujeres sexualmente activas, aunque es más común entre las mujeres jóvenes. Las mujeres menores de 25 años están más propensas a tener una enfermedad inflamatoria pélvica. Las mujeres con los siguientes factores de riesgo también tienen una mayor tendencia a padecer esta enfermedad:
– Tener una infección con una enfermedad de transmisión sexual
– Tener varios compañeros sexuales: cuantos más compañeros, mayor será el riesgo.
– Tener un compañero sexual que tiene relaciones sexuales con otras personas.
– Haber tenido una enfermedad inflamatoria pélvica anteriormente.
Algunos estudios de investigación indican que las mujeres que usan lavados vaginales con frecuencia corren un riesgo mayor de presentar esta enfermedad. Los lavados vaginales pueden promover la proliferación de las bacterias que producen la enfermedad inflamatoria pélvica. También pueden empujar hacia arriba las bacterias en dirección del útero y las trompas de Falopio a partir de la vagina. Por éste y otros motivos, no se recomienda realizar excesivos lavados vaginales.
Indicios y síntomas más comunes
Algunas mujeres con una enfermedad inflamatoria pélvica sólo presentan síntomas leves o a veces ningún síntoma.
Algunos de ellos pueden ser:
– Secreción vaginal anormal
– Dolor en la parte inferior del abdomen (a menudo un dolor leve), dolor en la parte superior del abdomen
– Sangrado menstrual anormal, fiebre y escalofríos
– Dolor al orinar náuseas y vómitos
– Dolor al tener relaciones sexuales
¿Cómo se diagnostica una EIP?
El diagnóstico de la EIP es poco sensible y específico. No hay una prueba única para diagnosticar la EIP, sino que se va a llevar a cabo un diagnóstico fundamentalmente clínico que se va a complementar con diversos exámenes de laboratorio y otros estudios más especializados.
Las pruebas más habituales para el diagnóstico de la EIP son:
- Exploración de la pelvis para ver si hay signos que manifiesten una posible enfermedad inflamatoria pélvica.
- Hemograma a partir de un análisis de sangre que, en el caso de tener EIP, muestra niveles elevados de leucocitos.
- Ecografía de la pelvis para buscar otras posibles causas de los síntomas como puede ser un embarazo o incluso una apendicitis. También se busca inflamación en las trompas y los ovarios.
- Cultivo celular para confirmar la presencia de microorganismos nocivos en el cérvix.
- Laparoscopia. Se trata de la prueba estrella del diagnóstico, aunque tiene algunas limitaciones. Es muy útil pero hay que considerar los riesgos y el coste que supone su realización.
- Biopsia endometrial que muestra la presencia de células plasmáticas y es indicativo de EIP.
Tratamiento para las EIP
Cuanto más tiempo se tarde en iniciarse un tratamiento para la EIP, más lesiones puede generar y mayores probabilidades de que se produzcan complicaciones. En relación a este tipo de dolencias, es de vital importancia acudir a un médico especialista y realizar un buen diagnóstico que permita establecer el tratamiento más adecuado.
Los objetivos del tratamiento para la EIP son:
- Eliminar la infección.
- Aliviar los síntomas.
- Impedir complicaciones.
El tratamiento para la EIP más leve comenzará con la administración de una serie de antibióticos. Si no se toleran bien o hay un fracaso, se procede a un tratamiento por vía intravenosa tras una hospitalización. En los casos más graves de EIP, se recurre a una cirugía, aunque esto no suele ser habitual.
Prevención
Las medidas de prevención de la EIP son similares a las que se adoptan para prevenir las ETS (enfermedades de transmisión sexual). Con estas medidas se intenta evitar la infección y su diseminación, así como las posibles secuelas que puede generar. Sin embargo, hay que tener en cuenta que esta enfermedad no siempre está causada por una infección de transmisión sexual.
A través de una prevención primaria se intenta impulsar las relaciones sexuales seguras mediante una tarea educativa.