El síndrome del ovario poliquístico es la patología endocrina más frecuente en las mujeres en edad fértil. Aproximadamente, un 4-8% de las mujeres en edad fértil padecen SOP.
Lo más común es que el SOP se encuentre asociado a las siguientes situaciones:
- Anovulación (ausencia de ovulación) y, por tanto, esterilidad. De hecho, es la causa más frecuente de infertilidad anovulatoria.
- Obesidad.
- Hiperandrogenismo (exceso de hormonas masculinas).
- Resistencia a la insulina.
La producción de andrógenos en las mujeres con síndrome ovario poliquístico es mayor a lo habitual y el ciclo menstrual no se regula correctamente. En el ovario, los folículos no liberan los óvulos porque éstos no maduran y se producen quistes. Debido a esta ausencia de maduración y liberación del óvulo, las mujeres con síndrome de ovario poliquístico tienen afectada la fertilidad.
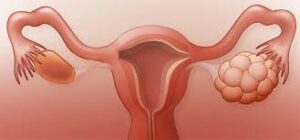
+++ Este síndrome es un problema de origen metabólico que no debe confundirse con los ovarios poliquísticos, que únicamente es una característica ecográfica que puede estar presente o no en las pacientes con síndrome de ovarios poliquístico y que no tiene por qué ir acompañada de esterilidad.
El 16-25% de las mujeres en edad reproductiva presentan ovarios poliquísticos y no a todas se les diagnostica el síndrome de ovario poliquístico.
Causas
Las causas por las que se produce el síndrome de ovarios poliquísticos no están del todo determinadas. Pese a ello, parece ser que existe predisposición genética y que hay varios genes implicados en la aparición de SOP.
Entre las teorías más aceptadas se encuentra que el SOP es una enfermedad multifactorial, es decir, que influyen tanto factores genéticos como ambientales.
Otros posibles motivos del SOP pueden ser la resistencia a la insulina, presencia de altos niveles de andrógenos, desórdenes hipotalámicos, alteraciones hepáticas, etc.
Diagnóstico
Desde que el síndrome de ovario poliquístico fue descrito por primera vez, los criterios diagnósticos de este síndrome han ido variando a la vez que se ha ido conociendo más sobre su fisiopatología.
Actualmente, lo más habitual para el diagnóstico del síndrome de ovario poliquístico es utilizar los criterios de Rotterdam. Éstos determinan que, para poder definir un síndrome de ovario poliquístico, es necesario que la paciente presente al menos dos de los siguientes signos, habiendo excluido otras patologías:
- Oligoovulación/anovulación (ovulación menos frecuente de lo habitual o ausente).
- Signos clínicos o bioquímicos de hiperandrogenismo.
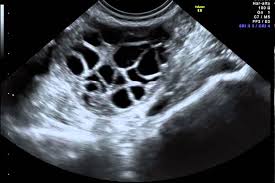
- Ovarios poliquísticos en ecografía: presencia de 12 o más folículos de 2 a 9 mm en corona radiada (en forma de collar de perlas) en cada ovario o de volumen ovárico agrandado (más de 10 ml). Es suficiente que estas características se den en uno de los ovarios.
¿Cuáles son los síntomas del Síndrome del ovario poliquístico?
Los manifestaciones clínicas más comunes que sufren las mujeres con síndrome de ovario poliquístico son los siguientes:
- Irregularidades menstruales: oligomenorrea (menos de 9 reglas anuales) o amenorrea (ausencia de menstruación).
- Esterilidad anovulatoria.
- Hirsutismo: exceso de vello.
- Alopecia o caída del cabello.
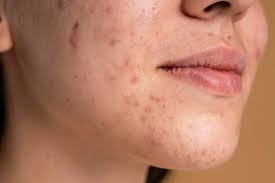
- Acné.
- Alteraciones hormonales: testosterona elevada, hormona LH elevada, relación LH/FSH elevada, δ4-androstenodiona (andrógeno) elevada, etc.
- Hormona antimülleriana (AMH) alta.
- Resistencia a la insulina.
- Ovarios poliquísticos.
- Hipoplasia mamaria y uterina.
- Obesidad.
- Acantosis nígricans: piel oscura y engrosada en el cuello o axilas.
Tratamiento
Ante una predisposición a padecer el síndrome de ovario poliquístico, es importante modificar el estilo de vida, llevar una dieta equilibrada, no superar un índice de masa corporal de 25 y realizar un tratamiento con anticonceptivos y antidiabéticos. Es recomendable también evitar el sedentarismo, no solo la obesidad.

La metformina, un antidiabético, ha sido ampliamente utilizada para la insensibilización de los ovarios al exceso de insulina y así poder promover la maduración folicular.
En el caso de desear ser madres, la primera aproximación para las pacientes obesas será la modificación del estilo de vida. Si no es suficiente o si no es necesario adelgazar, se intentará inducir la ovulación mediante fármacos.
Cada paciente es un mundo y no hay que automedicarse, hay que acudir al ginecólogo de confianza. Lo que a una paciente le puede ir bien puede que a otra no. Este texto es orientativo, será su médico quién decida que es lo mejor para usted.